Staphylococcus aureus
| Stafilococchi | |
|---|---|
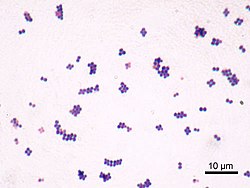 Staphylococcus aureus | |
| Classificazione scientifica | |
| Dominio | Prokaryota |
| Regno | Bacteria |
| Phylum | Firmicutes |
| Classe | Bacilli |
| Ordine | Bacillales |
| Famiglia | Staphylococcaceae |
| Genere | Staphylococcus |
| Specie | S. aureus |
Lo Staphylococcus aureus è un batterio, Gram+, asporigeno, della famiglia delle Staphylococcaceae, compreso nel Genere Staphylococcus.
Immobile, non presenta una capsula evidente.
Tali batteri crescono bene in comuni terreni di coltura, sono aerobi-anaerobi facoltativi, con la possibilità d'utilizzo del sistema dei citocromi in presenza di ossigeno e, invece, della fermentazioni in anaerobiosi. Presentano una notevole alofilia risultando, infatti, in grado di procedere allo sviluppo anche in ambienti che vedono un'elevata concentrazione (7,5%) di NaCl (sale).
Il pigmento giallo oro è caratteristico delle colture e da esso deriva il nome della specie (Aureus). La presenza del pigmento dipende da numerosi fattori e per il riconoscimento del batterio è necessario considerare altre peculiarità. La maggioranza dei soggetti adulti ospita questi batteri sia a livello della cute sia nel naso faringe. In conseguenza di ciò, un'infezione da parte degli stessi è possibile in ogni momento.
Caratteristiche antigeniche e strutture di superficie
La capsula polisaccaridica è fondamentalmente composta da un polimero di acidi uronici. Il suo potere antifagocitario protegge i batteri dall'azione dei neutrofili. Sono almeno 13 i polisaccaridi distinguibili, dei quali i tipi capsulari 5 e 8 sono posseduti dalla maggioranza (85%) dei batteri isolati nell'uomo.
Alla superficie della cellula batterica sono presenti diverse proteine. Esse possiedono la capacità di interagire con altre strutture proteiche dell'organismo umano (per esempio il fibrinogeno, il plasminogeno, la laminina ecc.). Queste proteine, proprio per la capacità posseduta, fungono da adesine. Tra queste va ricordata una proteina denominata clumping factor che interagisce con il fibrinogeno, legandolo e inducendone la precipitazione sulla superficie della cellula batterica. Sul vetrino, in conseguenza di ciò è possibile notare ammassi di cellule batteriche (da cui deriva il termine clump). Per osservarli si deve mescolare su un apposito vetrino una goccia di plasma con un'altra goccia di una sospensione densa di stafilococchi. Altra proteina di notevole significato è la proteina A, situata nella parete cellulare, che può legare la porzione (Fc) di alcune immunoglobuline provocando diverse conseguenze, quali l'inibire la fagocitosi del batterio, attivare il sistema del complemento e provocare delle reazioni di stimolazione della moltiplicazione linfocitaria.
Patogenesi
S. aureus è responsabile di infezioni suppurative acute che possono essere dislocate in diversi distretti dell'organismo.
Possibili localizzazioni:
Alcuni stipiti batterici possono provocare inoltre intossicazioni e manifestazioni morbose di vario tipo a causa di alcune caratteristiche esotossine che sono in grado di produrre.
Gli strumenti dell'azione patogena di S. aureus sono vari. Alcuni di questi favoriscono la sua moltiplicazione, come la sopracitata azione antifagocitaria della capsula, le adesine e la proteina A. Altri sono legati alla azione di particolari esotossine ed enzimi capaci di danneggiare altre cellule o diffondersi ai tessuti limitrofi (ma anche distanti) al luogo dell'infezione primaria.
Nelle infezioni suppurative le tossine prodotte sono delle citolisine o emolisine α (la più diffusamente prodotta), β, γ e δ e la leucocidina-PV. A queste vanno aggiunte alcune peculiari tossine prodotte da specifici stipiti di S. aureus quali:
- la tossina epidermiolitica (detta anche esfoliatina stafilococcica A o B). Essa provoca la "sindrome della cute ustionata da stafilococco" o malattia di Ritter (neonato).
- l'enterotossina, che provoca delle gastroenteriti in seguito ad una intossicazione di tipo alimentare causata da assunzione di cibi, ricchi di lipidi (come crema o panna, favorenti la crescita dei batteri) nei quali sia stata prodotta una certa quantità di enterotossina.
- la tossina dello shock tossico, causa del cosiddetto shock tossico da stafilococco che vede la comparsa di sintomi gravi generalizzati, manifestazioni eritematose e sintomi da shok emodinamico. La mortalità è molto elevata.
Tra gli enzimi prodotti da S. aureus vanno ricordati:
- la coagulasi stafilococcica che agisce sul fibrinogeno trasformandolo in fibrina (senza calcio). Significato ancora incerto, ma prodotta praticamente sempre nelle infezioni in atto.
- la stafilochinasi che trasforma plasminogeno in plasmina. Il significato è di aumentare la capacità invasiva (superamento di ostruzioni meccaniche come coaguli nei capillari).
- le lipasi che consentono l'utilizzo di lipidi e le nucleasi per l'idrolisi di acidi nucleici.
- la ialuronidasi (aumenta l'invasività del batterio). Abbatte, infatti, le barriere di ialuronati del tessuto connettivo.
- ureasi e serino-proteasi.
Metodi di identificazione
Esame colturale. 24-48 ore alla temperatura di 37 °C. Cresce bene nei normali terreni. Tuttavia è meglio utilizzare piastre di agar agar-sangue di coniglio che evidenziano aloni di emolisi intorno alle colonie di stafilococco. In alternativa, sfruttando l'alofilia del batterio, si utilizzano piastre di agar in cui NaCl sia concentrato al 7.5% in modo da inibire la maggioranza degli altri batteri. Si può poi aggiungere uno zucchero (generalmente mannite) e un indicatore di pH rosso fenolo (Terreno di Chapman) ottenendo così il viraggio dell'indicatore in seguito alla produzione di acidi a causa della fermentazione dello zucchero operata dallo stafilococco.
La colorazione da utilizzare, allestendo preparati delle colonie, è quella di Gram. Si potrà cosi osservare, in caso di colonie effettivamente di S. aureus, la classica disposizione a grappolo e la colorazione Gram positiva.
La differenziazione è richiesta rispetto agli streptococchi e ai micrococchi. Dai primi S. aureus si distingue per la produzione di catalasi. Dai micrococchi,poiché questi ultimi non sono in grado di fermentare gli zuccheri, essendo aerobi obbligati.
Altre prove utilizzabili sono quelle di agglutinazione passiva mirate verso la proteina A e il clumping factor. Infine è possibile anche l'identificazione precisa degli stipiti produttori di una determinata tossina, ricercando appunto la stessa nel liquido di coltura del campione in esame. Per fare ciò si utilizzano tecniche di agglutinazione passiva (con l'impiego di piccole particelle di lattice la cui superficie viene ricoperta previamente di anticorpi anti-tossina) ma anche attraverso l'impiego di tecniche immunoenzimatiche.
Terapia
L'antibiotico-resistenza è una caratteristica spesso frequente di questi batteri, specie nelle cosiddette infezioni nosocomiali (vedi sotto), costituendo un problema da non sottovalutare. Il fenomeno della resistenza è sempre più diffuso e in rapida ascesa. Cefalosporine e penicilline non sono più efficaci. Ceppi resistenti a Vancomicina e Meticillino-resistenti sono frequenti. La determinazione della corretta scelta terapeutica deve basarsi necessariamente sull'antibiogramma. L'NO, un antibiotico naturale che il nostro corpo produce per creare un ambiente che impedisce ai microbi la respirazione o la fermentazione, cioè i processi biochimici fondamentali che permettono loro di crescere, e riesce a proteggerci dalla maggior parte dei batteri, non ha grandi effetti sullo Staphylococcus aureus.[senza fonte] Secondo uno studio, lo S. aureus possiede un meccanismo grazie al quale riesce a produrre acido lattico in presenza di NO e di mantenere così un equilibrio chimico che gli permette di sopravvivere in un ambiente altrimenti ostile. Quando lo S. aureus viene a contatto con l'NO, produce l'enzima responsabile della produzione dell'acido lattico insieme con un altro enzima che converte l'NO in prodotti non tossici.[senza fonte]
Metodi di immunizzazione
Segnali incoraggianti nella direzione di un vaccino sono arrivati dal tentativo di allestirne uno nei confronti degli stipiti capsulari di tipo 5 e di tipo 8. La sperimentazione ha dato buoni risultati. L'applicazione sarebbe soprattutto la prevenzione nei soggetti a rischio, esposti per esempio al pericolo di infezioni nosocomiali.
L'autovaccino è utilizzato in individui non in grado di creare una risposta immunitaria efficace e soggetti ad infezioni di tipo cronico.
Nel 2001 è stato sequenziato il genoma di S. aureus.
Stafilococchi ed infezioni nosocomiali
Gli agenti di queste infezioni che trovano sfogo in ambiente ospedaliero sono, sempre con maggiore frequenza, un gruppo di batteri definiti stafilococchi Coagulasi-negativi. Le cause delle infezioni sono iatrogene di norma. Sono frequentemente individuabili nel sangue di soggetti con impianti protesici ma anche intravascolari. Queste infezioni costituiscono un problema che può spesso risultare di difficile soluzione, a causa di una diffusa farmaco-resistenza, rivolta in molti casi a più farmaci.
Ad Antillo (ME), nel 2010, è stato isolato un nuovo ceppo particolarmente pericoloso e resistente a qualunque terapia antibiotica. Il paziente ha riportato, peraltro, gravi complicanze psichiatriche, riconducibili alla diffusione neuronale del batterio (in seguito a tali complicazioni il paziente è ora conosciuto come "Conte d'Antillo").
Altri progetti
- Wikimedia Commons contiene immagini o altri file su Staphylococcus aureus
- Wikispecies contiene informazioni su Staphylococcus aureus
Collegamenti esterni
Bibliografia
- La Placa, 2005, Principi di Microbiologia Medica. Decima Ed.
- Davis Bernard D., Dulbecco Renato, Eisen Hermann N., Ginsebrg Harold S., 1993, Microbiologia. Quarta edizione.
